L’alluce rigido è una forma mista artrosica o funzionale.
Nell’artrosi della metatarso-falangea ,l’alluce è caratterizzato da progressiva perdita di mobilità, dolore e formazione di osteofiti dorsali.
Nell’alluce rigido funzionale osserviamo invece una incongruenza articolare con l’elevazione della testa del 1° metatarso (1° elevato) e una perdita della dorsiflessione in carico con progressiva limitazione dell’articolazione (allux limitus).
È la seconda patologia più comune dell’alluce dopo l’alluce valgo e rappresenta una causa frequente di limitazione funzionale.
Studi recenti (Coughlin & Shurnas, 2003; Easley & Trnka, 2007) riportano una prevalenza crescente dopo i 40 anni, con lieve predominanza femminile. Sono fattori predisponenti: familiarità, morfologia del primo metatarso, traumi, ipermobilità e patologie sistemiche (es. artrite reumatoide).
Si basa sulla clinica e su radiografie in carico. La classificazione di Coughlin e Shurnas è la più utilizzata per stadiare la gravità (I-IV).
Il trattamento conservativo è sintomatico e non modifica l’evoluzione della malattia.
La scelta dipende dallo stadio della patologia e dal profilo del paziente:
Protesi di alluce: attualmente riservate a casi selezionati; i risultati a lungo termine restano controversi (Raikin, 2007).
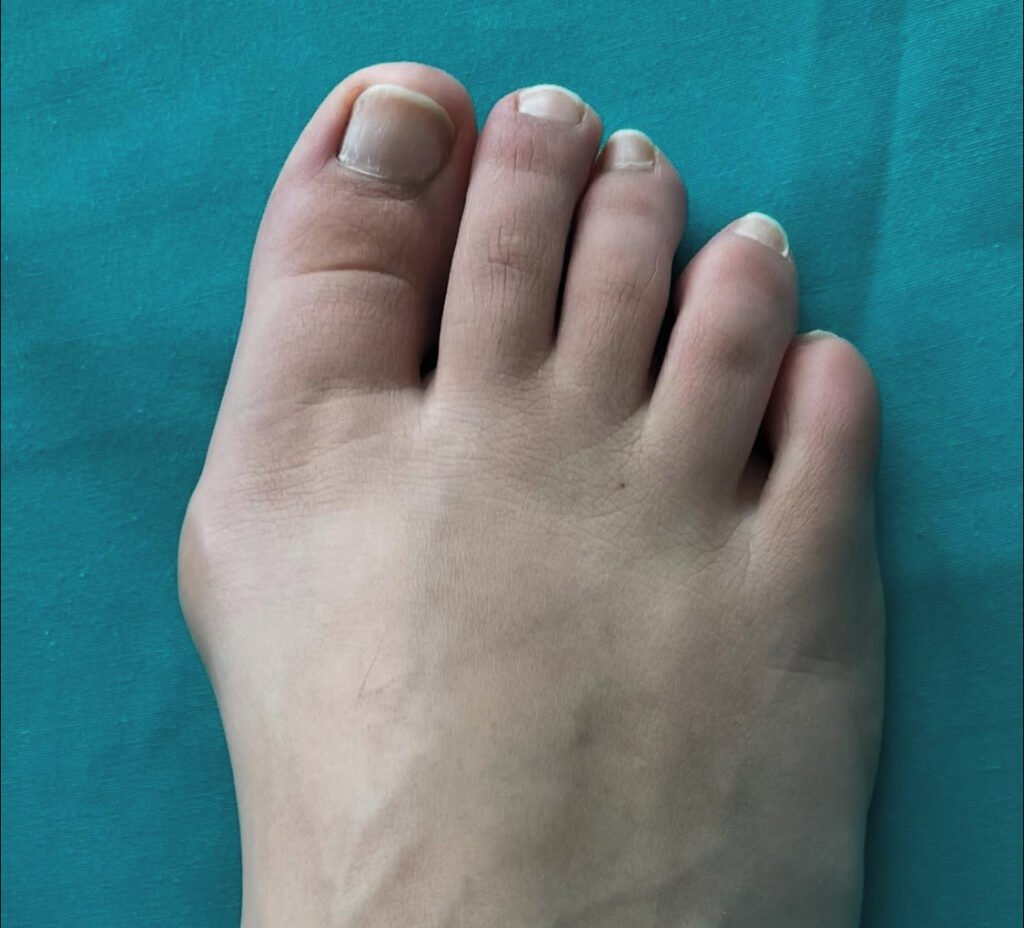
L’alluce valgo è una deformità progressiva dell’avampiede caratterizzata da deviazione laterale dell’alluce e prominenza mediale della testa del primo metatarso. È spesso accompagnato da dolore, difficoltà con le calzature e alterazioni secondarie delle altre dita.
La prevalenza stimata varia dal 23% al 35% negli adulti (Nix, 2010), con maggiore incidenza nel sesso femminile. Fattori predisponenti: ereditarietà, calzature a punta stretta, piede piatto, ipermobilità del primo raggio.
Radiografie in carico permettono di valutare angolo metatarso-falangeo (HVA) e angolo intermetatarsale (IMA), essenziali per la scelta terapeutica.
Sono state descritte oltre 150 tecniche, a dimostrazione della complessità della patologia.
La chirurgia dell’alluce valgo ha un’alta percentuale di soddisfazione (>85%) e riduzione del dolore (Mann & Coughlin, 1981). La tendenza attuale è verso tecniche meno invasive, personalizzazione del trattamento e rapido ritorno alla deambulazione.



L’artrosi di caviglia, o artrosi tibiotarsica, è una patologia degenerativa che coinvolge l’articolazione tra tibia, perone e astragalo.
A differenza dell’artrosi di ginocchio o anca, è meno frequente, ma può risultare altrettanto invalidante. I dati epidemiologici più recenti indicano che la prevalenza di artrosi radiografica sintomatica nella popolazione sopra i 50 anni è di circa il 3,4%, mentre il dolore alla caviglia interessa complessivamente l’11,7% di questa fascia di età. Inoltre, circa il 70% dei casi ha origine post-traumatica, a seguito di fratture, distorsioni ricorrenti o lesioni cartilaginee. In Regno Unito si stimano 47,7 casi ogni 100.000 abitanti per anno riferiti agli specialisti come artrosi sintomatica.
Oltre alla causa post-traumatica, un ruolo importante nello sviluppo dell’artrosi tibiotarsica è svolto dai difetti di allineamento del piede. Il piede piatto, con la sua pronazione eccessiva, e il piede cavo, caratterizzato da supinazione e arco plantare accentuato, alterano la distribuzione delle forze sull’articolazione della caviglia. Questi squilibri biomeccanici determinano un sovraccarico delle superfici articolari, accelerando la degenerazione cartilaginea. Nei pazienti con tali deformità, il trattamento dell’artrosi non può prescindere dalla correzione dell’assetto del piede. In molti casi, infatti, è necessario pianificare tempi chirurgici aggiuntivi, come osteotomie di riallineamento, artrodesi selettive di articolazioni minori del piede o procedure sui tessuti molli, per ristabilire un corretto asse di carico e ottimizzare il risultato dell’intervento principale.
Il quadro clinico è dominato dal dolore, che tende a peggiorare con il carico e a migliorare con il riposo, dalla rigidità articolare, in particolare al mattino o dopo periodi di inattività, e dalla limitazione della mobilità. Spesso si associano crepitii articolari e, nei casi più avanzati, deformità o gonfiore persistente.
La gestione iniziale della patologia si basa su trattamenti conservativi, che comprendono fisioterapia mirata al rinforzo e al mantenimento della mobilità, uso di tutori o plantari per ridurre il carico, terapia farmacologica con antidolorifici o farmaci antinfiammatori e infiltrazioni intra-articolari con acido ialuronico, PRP, Cellule Mesenchimali o corticosteroidi da riservare in casi selezionati. L’obiettivo di queste terapie è il controllo del dolore e il rallentamento della progressione degenerativa, rinviando il più possibile l’intervento chirurgico.
Quando il dolore diventa severo e invalidante, e le strategie conservative non sono più efficaci, si passa al trattamento chirurgico. Le due opzioni principali sono l’artrodesi di caviglia e la protesi totale di caviglia (Total Ankle Replacement, TAR).
L’artrodesi prevede la fusione permanente delle superfici articolari, ottenuta rimuovendo la cartilagine residua e stabilizzando tibia e astragalo con viti, placche o chiodi. Può essere eseguita, a seconda dei casi con tecniche aperte o minivasive artroscopiche. Questa procedura elimina il movimento articolare e, di conseguenza, il dolore. Offre risultati affidabili e duraturi, ma comporta la perdita di mobilità e un aumento del carico sulle articolazioni vicine, con possibile sviluppo di artrosi secondaria.
La protesi di caviglia, invece, mira a preservare la mobilità sostituendo le superfici articolari danneggiate con componenti in metallo e polietilene. I materiali metallici includono leghe di titanio, spesso nella forma di titanio trabecolare: una struttura porosa che imita la densità dell’osso spongioso e favorisce l’osteointegrazione, migliorando la stabilità dell’impianto e la sua durata. Gli inserti articolari sono in polietilene ad alta densità, progettati per ridurre l’attrito e l’usura.
Le protesi di caviglia possono essere impiantate, a seconda del tipo di impianto, per via anteriore o laterale. Entrambe le vie chirurgiche hanno pro e contro e la scelta si basa sulla valutazione attenta, da parte del chirurgo, delle cause e della qualità dei tessuti in modo da personalizzare al massimo l’intervento sul paziente.
In genere la caviglia operata viene immobilizzata con un gesso o un tutore per 6 settimane mentre il carico viene concesso intorno alle 3 / 4 settimane. Dopo il periodo di immobilizzazione si procede alla rimozione del tutore e alla rieducazione alla deambulazione, assistita da fisioterapista, con particolare attenzione al ripristino del corretto schema del cammino con esercizi di stretching e di rinforzo e successivamente propriocettivi. Generalmente con questo tipo di procedura si ritorna ad una completa autonomia a 2/3 mesi dall’intervento.
La protesi consente una deambulazione più naturale rispetto alla fusione, ma è soggetta ad usura nel tempo.I dati di letteratura mostrano una sopravvivenza dell’impianto protesico a 5 anni compresa tra il 67% e il 95%. A 10 anni la sopravvivenza varia dal 75% al 90%, mentre a 15 anni alcuni studi riportano circa il 70% di integrità protesica.
In conclusione, l’artrosi di caviglia è una condizione meno comune rispetto a ginocchio e anca ma spesso di origine post-traumatica o legata a difetti di allineamento del piede, e in grado di compromettere significativamente la qualità della vita. La scelta tra artrodesi e protesi deve essere personalizzata, considerando età, grado di attività fisica, morfologia ossea, eventuali deformità associate e aspettative del paziente. L’artrodesi garantisce un sollievo duraturo dal dolore al prezzo della perdita di mobilità, mentre la protesi offre un movimento più naturale ma con la possibilità di revisioni future. Nei casi di artrosi secondaria a piede piatto o cavo, la correzione chirurgica dell’assetto del piede rappresenta un passaggio fondamentale per ottenere un risultato stabile e duraturo. Il ruolo dell’ortopedico è fondamentale nel guidare il paziente nella corretta scelta tra chirurgia e altri trattamenti in base alle condizioni cliniche e gli obiettivi funzionali.
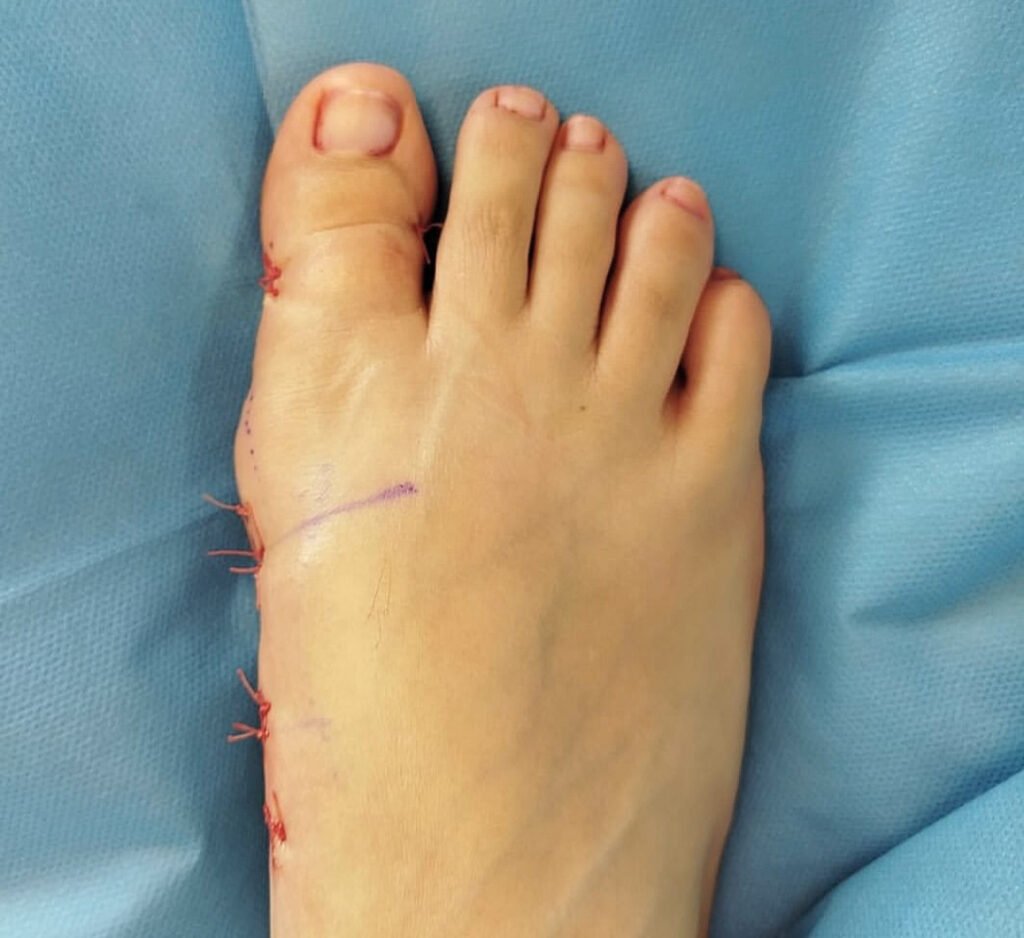
La chirurgia mini-invasiva dell’alluce valgo (MIBS – Minimally Invasive Bunion Surgery) si avvale oggi di tecniche di terza e quarta generazione, frutto di un’evoluzione iniziata già negli anni ’90. Le prime procedure avevano tassi elevati di complicanze, soprattutto a causa della scarsa stabilità delle fissazioni e della tecnologia allora limitata. Oggi, invece, grazie a strumenti moderni e a un solido supporto scientifico, queste tecniche rappresentano lo standard per chi desidera un trattamento sicuro ed efficace.
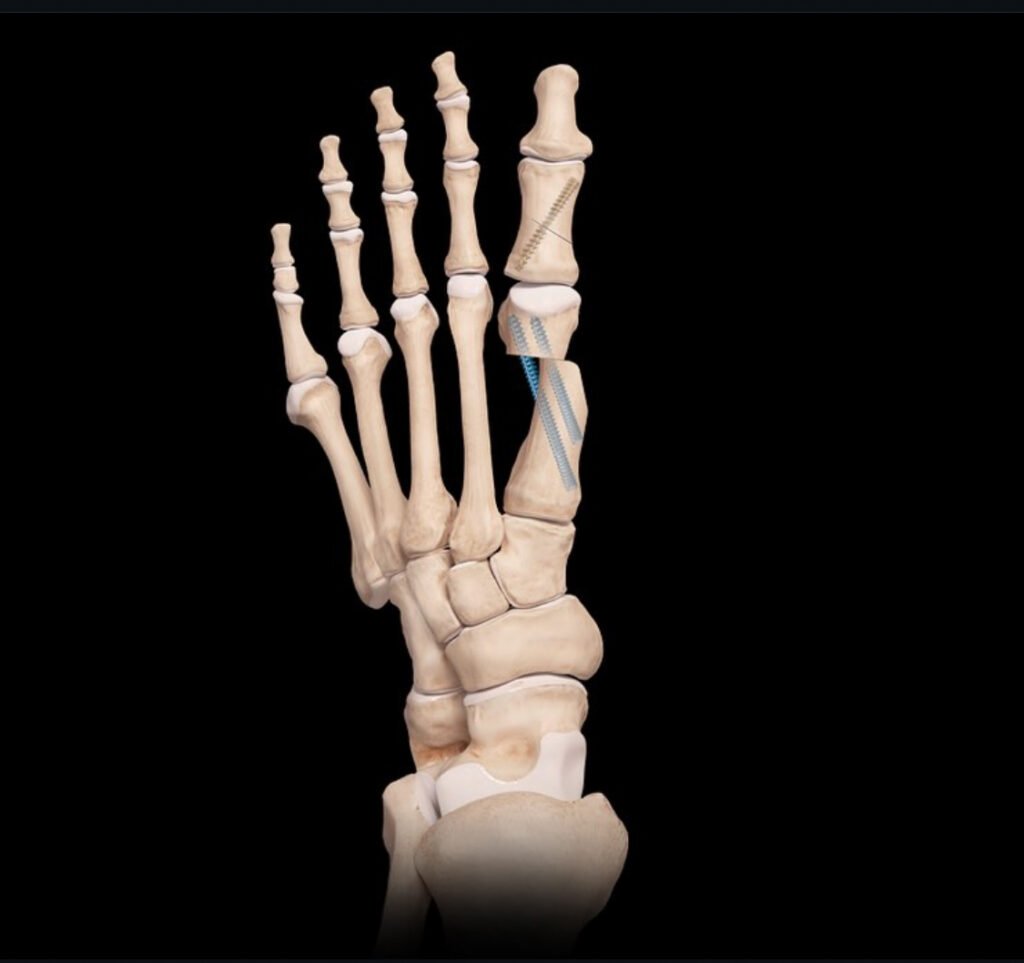
La quarta generazione, nota come MICA (Minimally Invasive Chevron Akin), rappresenta il punto di arrivo di questa evoluzione. Attraverso micro incisioni di pochi millimetri, è possibile eseguire un’osteotomia del primo metatarso, correggere l’angolazione della deformità sotto guida radiologica e stabilizzare il tutto con viti in titanio biocompatibili, senza dover esporre direttamente l’osso. Se necessario, si associa anche una piccola correzione della falange prossimale (osteotomia di Akin), sempre con approccio mini-invasivo. Questo permette di rispettare le strutture vascolo-nervose, preservare la biomeccanica articolare e ridurre al minimo il trauma per i tessuti.
I vantaggi per il paziente sono numerosi: incisioni molto piccole e quindi cicatrici quasi invisibili, minor dolore post-operatorio, recupero più rapido e ritorno precoce alle attività quotidiane. La letteratura scientifica conferma risultati eccellenti: studi come quello di Redfern & Vernois (2020) hanno dimostrato un mantenimento stabile della correzione nel tempo, con un tasso di complicanze inferiore al 3% e una soddisfazione dei pazienti superiore al 90% nei follow-up oltre i 12 mesi.
Un altro aspetto importante riguarda la gestione post-operatoria. Nella maggior parte dei casi non sono necessari gessi né stampelle: il paziente può camminare subito indossando una speciale scarpa post-chirurgica a suola rigida, tornare alla guida già dopo circa 30 giorni e riprendere progressivamente le proprie attività. La fisioterapia non è obbligatoria, ma può essere consigliata per recuperare più rapidamente la mobilità articolare e la propriocezione.
Il dolore post-operatorio è generalmente lieve o moderato nelle prime 72 ore e viene controllato facilmente con comuni antinfiammatori, senza necessità di farmaci più forti. La guarigione completa si ottiene in 6-12 settimane, con un recupero funzionale graduale e stabile.
In sintesi, la chirurgia mini-invasiva di quarta generazione per l’alluce valgo rappresenta oggi una soluzione moderna, sicura e altamente efficace. Grazie a incisioni minime, fissazioni stabili e una rapida ripresa, consente di affrontare questo disturbo con risultati eccellenti e una qualità di vita nettamente migliore per i pazienti.
Le distorsioni di caviglia rappresentano una delle lesioni muscoloscheletriche più frequenti, con un’incidenza particolarmente elevata nei giovani adulti e negli sportivi. Sebbene spesso considerate infortuni banali, se non trattate correttamente possono determinare conseguenze rilevanti come dolore cronico, instabilità articolare e limitazioni funzionali.
Dal punto di vista anatomico, la caviglia è stabilizzata da diversi complessi legamentosi: i legamenti laterali (in particolare il peroneo-astragalico anteriore, il più vulnerabile), il legamento mediale o deltoideo e i legamenti sindesmotici tibio-fibulari. Le distorsioni si verificano in seguito a movimenti eccessivi: le più comuni sono quelle in inversione, seguite da quelle in eversione e dalle sindesmotiche (“alta caviglia”), generalmente più gravi e con tempi di recupero più lunghi.
Le lesioni si classificano in tre gradi: il primo grado comporta un semplice stiramento senza instabilità, il secondo grado corrisponde a una lesione parziale con dolore, gonfiore e lieve instabilità, mentre il terzo grado indica la rottura completa dei legamenti con marcata instabilità articolare. La diagnosi si basa su anamnesi, esame clinico e test di stabilità come l’anterior drawer e il talar tilt. Nei casi dubbi o complessi si ricorre agli esami strumentali: le Ottawa Ankle Rules guidano l’impiego delle radiografie, mentre TC e RMN permettono di identificare lesioni ossee e legamentose non visibili con la semplice radiografia. L’ecografia è utile soprattutto per la valutazione dei tessuti molli.
Il trattamento varia in funzione della gravità della lesione e delle esigenze del paziente. Nella maggioranza dei casi si adotta un approccio conservativo articolato in tre fasi. Nella fase infiammatoria (prime due settimane) l’obiettivo è il controllo di dolore e gonfiore attraverso il protocollo RICE e l’uso di farmaci antinfiammatori. Nella fase proliferativa (dalla terza settimana fino a circa tre mesi) si procede al recupero graduale del carico, con l’ausilio di tutori e fisioterapia mirata a mobilità, forza e propriocezione. La fase di rimodellamento (fino a un anno) prevede esercizi di rinforzo avanzati e programmi sport-specifici per ridurre il rischio di recidive.
La chirurgia trova indicazione nelle distorsioni di terzo grado, nelle instabilità croniche o quando il trattamento conservativo fallisce. Le tecniche più diffuse sono la riparazione anatomica dei legamenti (procedura di Broström) e la riparazione artroscopica, che garantisce minore invasività, tempi di recupero più rapidi e la possibilità di trattare lesioni intra-articolari associate. Queste opzioni sono particolarmente adatte agli atleti professionisti, per i quali la stabilità articolare e il ritorno precoce all’attività agonistica sono fondamentali.
La riabilitazione costituisce un passaggio cruciale in ogni percorso terapeutico. Essa accompagna il paziente dalla fase iniziale di mobilità assistita fino al recupero completo della forza e della stabilità articolare. I criteri fondamentali per autorizzare il ritorno all’attività sono l’assenza di dolore, il recupero di almeno il 90% della forza rispetto al lato sano e la piena stabilità della caviglia.
In conclusione, la gestione delle distorsioni di caviglia richiede un approccio personalizzato che tenga conto della gravità della lesione, dell’età e del livello di attività del paziente. Il trattamento conservativo rimane la prima scelta nella maggior parte dei casi, mentre la chirurgia è riservata a situazioni selezionate. I recenti progressi nelle tecniche operatorie e nei protocolli riabilitativi contribuiscono a migliorare gli esiti clinici e a ridurre il rischio di recidive.
La chirurgia mini-invasiva dell’alluce valgo (MIBS – Minimally Invasive Bunion Surgery) si avvale oggi di tecniche di terza e quarta generazione, frutto di un’evoluzione iniziata già negli anni ’90. Le prime procedure avevano tassi elevati di complicanze, soprattutto a causa della scarsa stabilità delle fissazioni e della tecnologia allora limitata. Oggi, invece, grazie a strumenti moderni e a un solido supporto scientifico, queste tecniche rappresentano lo standard per chi desidera un trattamento sicuro ed efficace.
La quarta generazione, nota come MICA (Minimally Invasive Chevron Akin), rappresenta il punto di arrivo di questa evoluzione. Attraverso micro incisioni di pochi millimetri, è possibile eseguire un’osteotomia del primo metatarso, correggere l’angolazione della deformità sotto guida radiologica e stabilizzare il tutto con viti in titanio biocompatibili, senza dover esporre direttamente l’osso. Se necessario, si associa anche una piccola correzione della falange prossimale (osteotomia di Akin), sempre con approccio mini-invasivo. Questo permette di rispettare le strutture vascolo-nervose, preservare la biomeccanica articolare e ridurre al minimo il trauma per i tessuti.
I vantaggi per il paziente sono numerosi: incisioni molto piccole e quindi cicatrici quasi invisibili, minor dolore post-operatorio, recupero più rapido e ritorno precoce alle attività quotidiane. La letteratura scientifica conferma risultati eccellenti: studi come quello di Redfern & Vernois (2020) hanno dimostrato un mantenimento stabile della correzione nel tempo, con un tasso di complicanze inferiore al 3% e una soddisfazione dei pazienti superiore al 90% nei follow-up oltre i 12 mesi.
Un altro aspetto importante riguarda la gestione post-operatoria. Nella maggior parte dei casi non sono necessari gessi né stampelle: il paziente può camminare subito indossando una speciale scarpa post-chirurgica a suola rigida, tornare alla guida già dopo circa 30 giorni e riprendere progressivamente le proprie attività. La fisioterapia non è obbligatoria, ma può essere consigliata per recuperare più rapidamente la mobilità articolare e la propriocezione.
Il dolore post-operatorio è generalmente lieve o moderato nelle prime 72 ore e viene controllato facilmente con comuni antinfiammatori, senza necessità di farmaci più forti. La guarigione completa si ottiene in 6-12 settimane, con un recupero funzionale graduale e stabile.
In sintesi, la chirurgia mini-invasiva di quarta generazione per l’alluce valgo rappresenta oggi una soluzione moderna, sicura e altamente efficace. Grazie a incisioni minime, fissazioni stabili e una rapida ripresa, consente di affrontare questo disturbo con risultati eccellenti e una qualità di vita nettamente migliore per i pazienti.
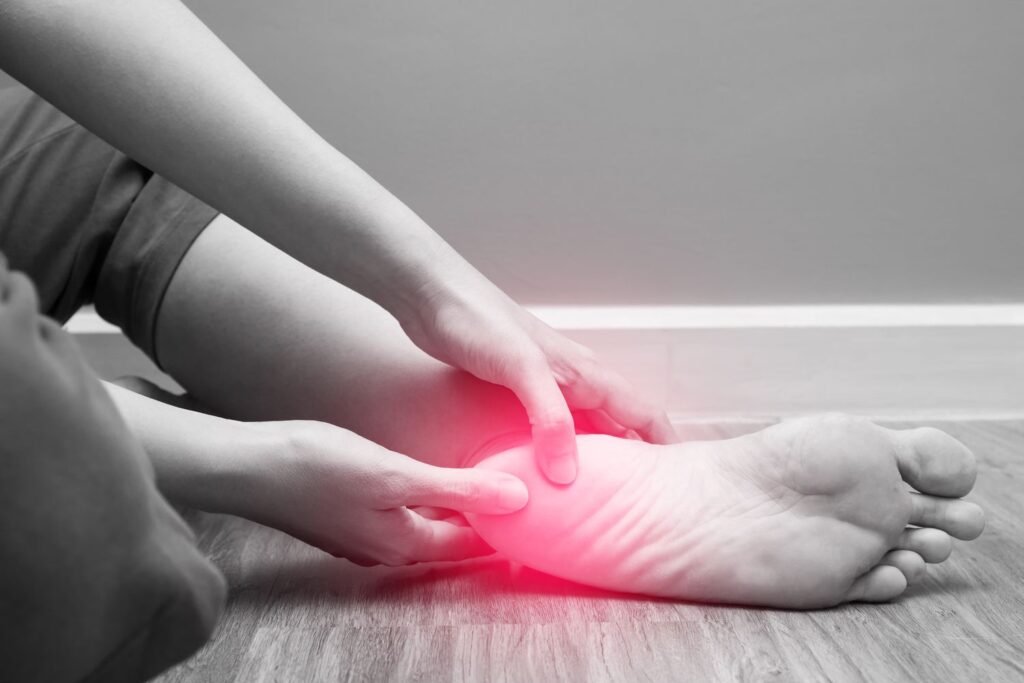
La fascite plantare rappresenta la causa più frequente di dolore al tallone negli adulti. È una condizione che interessa fino al dieci per cento della popolazione generale, con maggiore incidenza tra i quaranta e i sessant’anni. Negli Stati Uniti si stimano circa due milioni di visite l’anno per questo motivo, e nei runner la fascite rappresenta circa il dieci per cento degli infortuni, come riportato da studi epidemiologici pubblicati su StatPearls e confermati da dati della American Academy of Physical Medicine and Rehabilitation.
Dal punto di vista epidemiologico, la fascia di età più colpita è quella compresa tra i quaranta e i sessant’anni. La condizione può interessare lavoratori tra i venticinque e i sessantacinque anni, soprattutto se svolgono attività in carico o rimangono a lungo in stazione eretta. Si stima che circa un terzo dei casi sia bilaterale. I principali fattori di rischio meccanici sono rappresentati dalla limitata dorsiflessione, spesso dovuta a retrazione del complesso gastrocnemio-soleo, e da anomalie biomeccaniche come un’eccessiva pronazione o supinazione, così come dalla presenza di piede piatto o piede cavo.
La patogenesi è legata a un processo degenerativo della fascia plantare, caratterizzato da microlesioni ripetute all’inserzione mediale calcaneare. Il complesso muscolare gastrocnemio–Achilleo–plantare riveste un ruolo determinante: una retrazione del gastrocnemio aumenta la tensione sulla fascia durante la deambulazione, amplificando lo stress meccanico. La limitata dorsiflessione della caviglia, rilevabile con il test di Silfverskiöld, costituisce uno dei principali predittori nei pazienti non atleti, come confermato da diversi studi recenti.
Il trattamento conservativo è considerato la prima linea terapeutica e garantisce miglioramenti nel settanta–novanta per cento dei casi entro sei–dodici mesi. Questo approccio si basa su educazione al carico e modifiche delle attività quotidiane, evitando eccessivi impatti nel periodo di dolore più intenso e favorendo calzature adeguate. Un ruolo fondamentale è attribuito allo stretching, in particolare del complesso gastrocnemio–Achilleo–soleo e della fascia plantare. Le ortesi plantari e il taping possono fornire sollievo, così come l’utilizzo dei tutori notturni in sottogruppi selezionati. Tra le terapie fisiche e rigenerative, onde d’urto (ESWT), laser a bassa energia e plasma ricco di piastrine (PRP) hanno mostrato efficacia variabile ma promettente. Anche il rinforzo dei muscoli intrinseci del piede e della catena posteriore ha un ruolo nel miglioramento della funzionalità e nella prevenzione delle recidive.
La chirurgia è indicata solo nei casi refrattari, dopo almeno sei–dodici mesi di trattamento conservativo ben eseguito. Le tecniche mininvasive, come la fasciotomia plantare endoscopica o percutanea, hanno mostrato esiti favorevoli con bassi tassi di complicanze, soprattutto quando il rilascio è parziale e mirato. Nei pazienti con retrazione isolata del gastrocnemio, studi recenti hanno dimostrato che la recessione di questo muscolo porta a un miglioramento significativo del dolore e della funzionalità. Nei casi in cui la fascite plantare si associ a deformità strutturali come il piede piatto o il piede cavo, risulta essenziale affrontare anche la correzione dell’allineamento, sia con ortesi personalizzate sia, nei casi più gravi, con chirurgia realineante.
In sintesi, la fascite plantare è una patologia comune, multifattoriale e spesso autolimitante. Tuttavia, la comprensione dei meccanismi biomeccanici e la correzione delle cause predisponenti risultano fondamentali per garantire un recupero stabile e ridurre il rischio di recidiva. La letteratura più recente sottolinea l’importanza di un approccio integrato che combini la gestione del dolore con interventi mirati alle alterazioni meccaniche sottostanti.
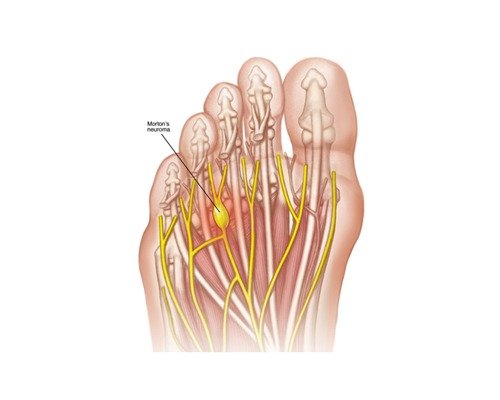
La Sindrome di Civinini Morton (Italia 1835), meglio nota come Neuroma di Morton, é causata dall’apposizone di tessuto fibroso a livello del nervo interdigitale nel tentativo del nostro corpo di difendersi dalla compressione delle ossa metatarsali.
Può causare dolore, difficoltà alla deambulazione e perdita della sensibilità alle dita dello spazio interessato.
Nella quasi totalità dei casi é presente tra il terzo e il quarto metatarso.
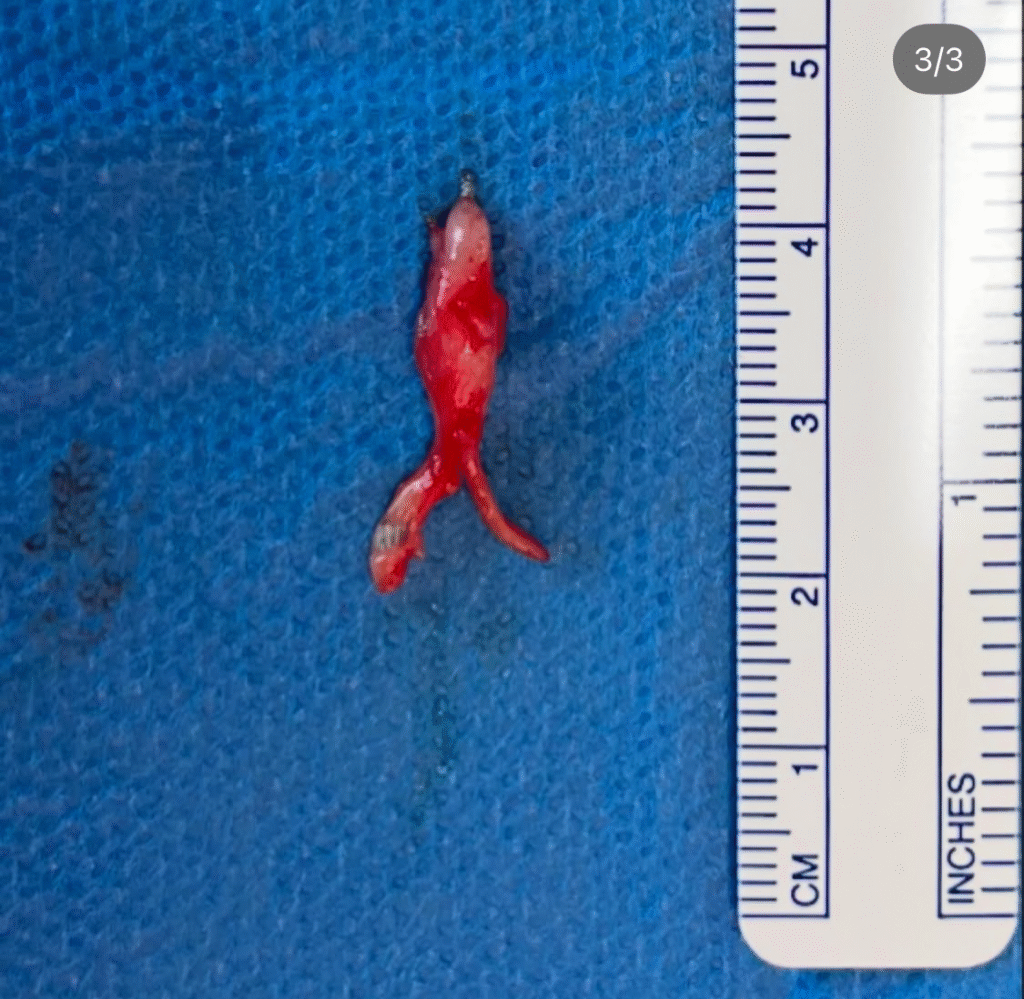
Il trattamento chirurgico per il Neuroma di Morton è spesso considerato quando i rimedi conservativi, come plantari, terapia fisica o infiltrazioni, non portano risultati soddisfacenti.
Nel dettaglio é possibile eseguire:
La chirurgia può portare a un notevole miglioramento della qualità della vita, ma come ogni intervento, presenta rischi e benefici. È fondamentale discutere tutte le opzioni con un chirurgo specializzato e scegliere la migliore per la propria situazione.
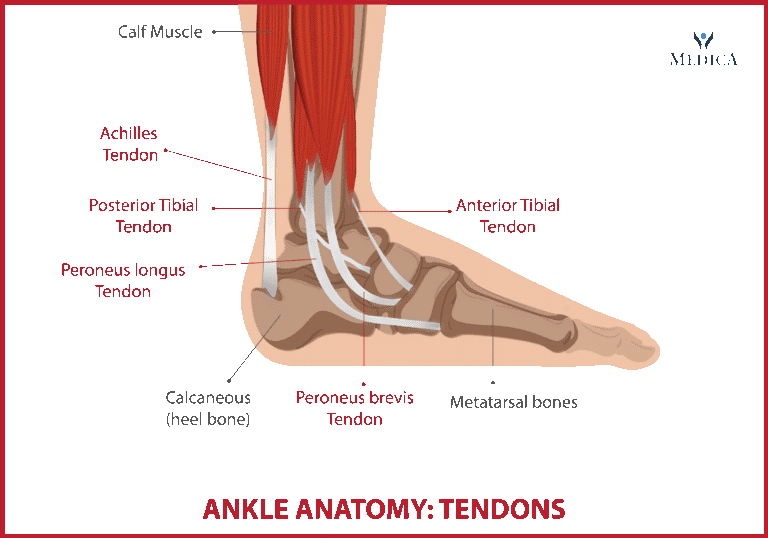
Le tendinopatie della caviglia sono frequenti negli atleti, con una prevalenza tra il 6% e il 18%, a seconda dello sport e delle caratteristiche fisiche. Sport come calcio, basket, atletica e corsa, caratterizzati da elevati carichi di lavoro e stress biomeccanici, aumentano il rischio di lesioni acute e croniche. I tendini della caviglia devono contrastare la forza peso e resistere a sollecitazioni importanti, risultando suscettibili di infiammazione, lesioni parziali o complete.
I tendini interessati in ordine di frequenza sono: tendine Achilleo, tendine Tibiale Posteriore, i Tendini Peronieri e il tendine Tibiale Anteriore.Il Tendine d’Achille è fondamentale nella spinta propulsiva del passo. La sua rottura, tipica di sport ad alto impatto, avviene per una contrazione eccentrica improvvisa del tricipite surale ed è favorita dalla presenza di degenerazione del tendine. Sensazione di schiocco, dolore e impotenza funzionale sono sintomi caratteristici. La diagnosi è clinica, confermata dall’ecografia o dalla risonanza magnetica. Il trattamento negli atleti è chirurgico per garantire una ripresa rapida e una corretta guarigione. Altro capitolo riguarda le tendinopatie achillee, comuni negli sport di corsa, hanno un’incidenza stimata tra il 7% e il 9% nell’atleta professionista.Sono divise in inserzionali (a livello calcaneare) o non inserzionali (sul corpo del tendine). Il trattamento conservativo prevede riposo, terapia fisica con esercizi eccentrici e utilizzo di plantari ortopedici. In caso di mancata risposta dopo 3-6 mesi, si può considerare l’intervento chirurgico. Seconde in ordine di frequenza le tendinopatie del tibiale posteriore interessano maggiormente atleti con piedi piatti o in chi pratica movimenti di pronazione eccessiva, come i ballerini poichè tale struttura stabilizza l’arco plantare e contribuisce alla spinta propulsiva. Il dolore segue il decorso del tendine, associandosi a gonfiore e limitazione funzionale. Il trattamento conservativo include l’uso di ortesi plantari, e chinesiterapia specifica. Nei casi refrattari, la chirurgia può prevedere la riparazione tendinea o la realizzazione di osteotomie correttive. I Tendini Peronieri, eversori del piede, sono spesso colpiti in atleti che praticano sport su superfici irregolari, come trail running e calcio. Il dolore può associarsi a schiocchi avvertiti in flessione plantare in caso di sublussazione dei tendini stessi. La tendinopatia risponde bene al trattamento conservativo,nei casi di lussazione dei tendini può rendersi necessario l’intervento chirurgico. Ultima per frequenza ma degne di menzione la tendinopatia del Tibiale Anteriore, che risulta maggiormente sollecitato in atleti che eseguono movimenti ripetuti di dorsiflessione, come i corridori in salita. Nelle fasi acute si procede in genere a trattamento conservativo con riposo, ghiaccio, fisioterapia. La chirurgia è riservata a casi con lesioni tendinee significative o risultati non soddisfacenti dopo 4/6 mesi di trattamento conservativo.
La diagnosi precoce e un approccio terapeutico adeguato sono fondamentali per prevenire complicanze e garantire un rapido ritorno all’attività sportiva. La maggioranza risponde positivamente al trattamento conservativo, riservando il trattamento chirurgico nei casi di lesioni strutturali o sintomi persistenti.
Tenforde AS, Yin A, Hunt KJ. Foot and Ankle Injuries in Runners. Phys Med Rehabil Clin N Am. 2016 Feb;27(1):121-37. doi: 10.1016/j.pmr.2015.08.007. PMID: 26616180.
Nery C, Raduan F, Baumfeld D. Foot and Ankle Injuries in Professional Soccer Players: Diagnosis, Treatment, and Expectations. Foot Ankle Clin. 2016 Jun;21(2):391-403. doi: 10.1016/j.fcl.2016.01.009. Epub 2016 Apr 25. PMID: 27261812.